診療科の紹介
当院の消化器外科では、食道癌・胃癌・小腸癌・大腸癌・直腸癌・肝臓癌・胆道癌・膵臓癌といった癌に対する治療、胆嚢結石症・鼠径ヘルニアといった良性疾患、胃十二指腸潰瘍穿孔・小腸穿孔・大腸穿孔・急性虫垂炎・急性胆嚢炎・消化管出血といった急性疾患、これらに対して手術治療を行っています。
すべての手術を外科・消化器外科の専門医によって行っております。
手術だけでなく、化学療法(抗がん剤治療)など消化器がんに対する治療を行っています。
外来表
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | |
|---|---|---|---|---|---|---|---|
| 午前 (9:00~12:00) |
担当医 | 須知 | 猪飼 | 米花 (緩和ケア) |
担当医 | 稲田 | 担当医 |
| 夜専門外来 (17:30~20:00) |
- | - | 稲田 (17:30~19:30) |
- | - | - | - |
担当医

稲田 聡(副院長 外科部長)
| 専門 | 外科、消化器外科 |
|---|---|
| 資格・所属 | ・日本外科学会 外科専門医 ・日本消化器外科学会 消化器外科専門医および指導医 |

須知 健太郎(消化器外科部長)
| 専門 | 外科・消化器外科 |
|---|---|
| 資格・所属 | ・日本外科学会 外科専門医 ・日本消化器外科学会 消化器外科専門医 ・身体障害者福祉法指定医 |

猪飼 篤
| 専門 | 外科・消化器外科 |
|---|---|
| 資格・所属 | ・日本外科学会 外科専門医 ・消化器外科学会 消化器外科専門医 ・内視鏡外科学会 |
診療をするにあたり大切にしていること
できるだけ平易で分かりやすい説明をすることで、患者さんご自身が十分に理解・納得して治療を受けていただきたいと考えています。
患者さん、ご家族に向けて
近年は腹腔鏡治療をはじめ低侵襲な治療選択肢をお示しできる時代になりましたが、あくまで外科治療は患者様ご本人に「きず」をつくったうえでの治療になります。ですので十分にご納得いただいたうえで治療を受けてもらいたいと考えています。ご不明な点・ご不安な点は是非お伝えいただきたく思います。よろしくお願いいたします。

吉岡 裕司
| 専門 | 外科、消化器外科 |
|---|---|
| 資格・所属 | ・日本外科学会 ・日本消化器外科学会 消化器外科認定医 ・身体障害者福祉法指定医 ・日本消化器外科学会 消化器がん外科治療認定医 ・京都府地域リハビリテーション認定医 |
病状を見極め、対話を重ね最適な治療法をご提案しています。
私たちが一年間に手がける手術の数は約200例。これは当院の規模からすると多い数字といえるでしょう。しかし、私たち外科医は手術がすべてとは考えていません。手術を受けられない患者さんには抗がん剤などを使用する内科治療をお勧めしたり、痛みをやわらげるためのケアを提供しています。
常に患者さんの病状を見極めたうえで、患者さん・ご家族との対話を重ねながら最適な治療法を導き出すことをこころがけています。
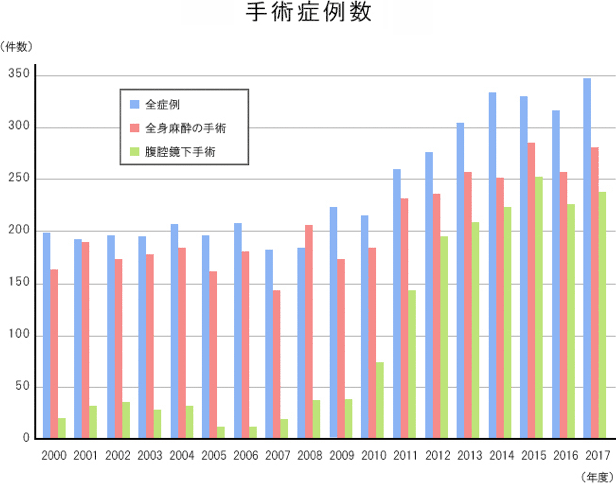
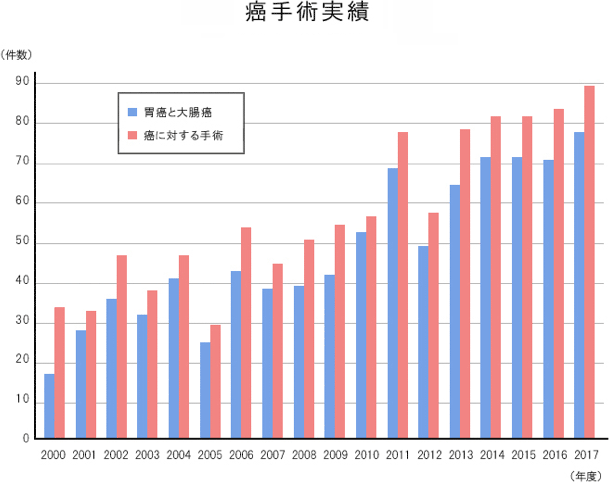
症例
チーム医療
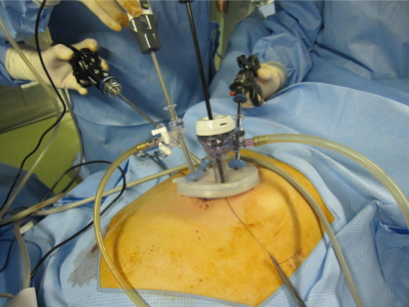
腹腔鏡手術
腹腔鏡手術
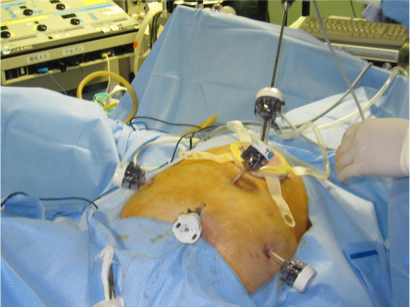
当院では全身麻酔症例の約9割を腹腔鏡手術で行っております。腹腔鏡手術とは1,2cmまでの小さい傷から手術の道具を入れて、カメラである腹腔鏡でお腹の中を観察しながら行う手術です。開腹手術に比べて小さな傷で済むために体に与える影響が少なくて済むのが特徴です。当院では食道癌、胃癌、大腸癌などの悪性腫瘍の手術に腹腔鏡手術を行っております。また、虫垂炎、胆嚢結石症などの良性疾患には単孔式腹腔鏡下手術を行っております(詳しくは単孔式腹腔鏡下手術の欄を参考にしてください)。
それぞれの手術で開腹手術、腹腔鏡手術の利点・欠点がありますので、腹腔鏡手術を行うかどうかは、患者さんと主治医とでよく相談をして決定するようにしております。
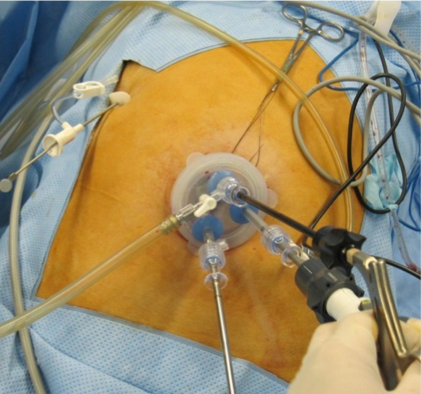
単孔式腹腔鏡下手術、Needlescopic surgery
腹腔鏡手術のうち一箇所の小さな傷だけで行う手術を単孔式腹腔鏡下手術と呼びます。当院では虫垂切除、小腸の部分切除術などにこの術式を行っております。また通常の腹腔鏡手術で使用する道具は5mmから12mmの太さがありますが、これを2mmや3mmにすることで少しでも傷を小さくする工夫を行う手術を行っております。例えば胆嚢摘出術の際には単孔式腹腔鏡下手術に2mmの鉗子を使用することで安全な手術を行っております(Needlescopic surgery)。
傷の痛みが少なくなるだけでなく、傷がほとんどわからなくなるなどの利点があります。
胃癌
胃癌では、病変の部位、進行度によって、下記の手術を行っております。
- 局所切除
- 幽門側胃切除
- 胃全摘
- 噴門側胃切除
胃癌を手術で切除するためには、病変の部分だけではなく、病変を包み込むように周囲の組織やリンパ節を同時に切除します。当院では以前から行っていた開腹術に加えて2010年より腹腔鏡下胃切除術を導入しております。それぞれの手術に長所・短所があります。術式に関しては担当医が患者さんや家族とよく相談して決定していただいています。通常の胃癌手術ではERASプロトコールを導入しており(周術期センターを参照)、入院期間は7日から14日程度です。
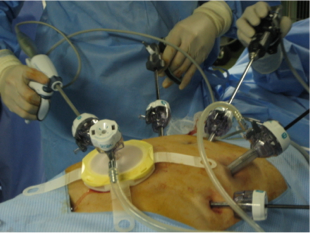
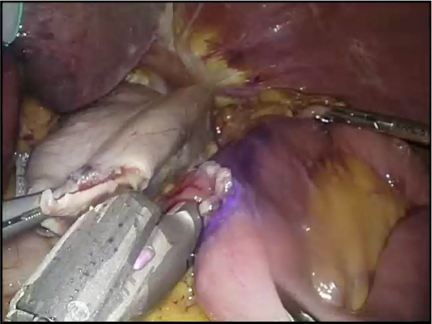
大腸癌(結腸癌、直腸癌)
大腸癌(結腸癌、直腸癌)の手術はがんの部分を中心に10から30cmの大腸を切除します。大腸癌では周囲のリンパ節に転移を起こしている可能性があるために、同時に周囲のリンパ節の切除(郭清術)を行います。がんの発生部位に応じて
- 回盲部切除術
- 右結腸切除術
- 右半結腸切除術
- 横行結腸切除術
- 左結腸切除術
- S状結腸切除術
- 直腸切除術
などを施行しております。当院では開腹下の手術に加えて2008年より体に与える影響が少ない腹腔鏡下の切除術を導入しております。現在では大腸癌の手術の8割は腹腔鏡下に行っております。また、多くの症例で周術期センターを利用してより術後の回復の早いERASプロトコールを2012年より導入しております。
胃癌にはステージⅠからⅣまでがありますが、ステージⅡ、Ⅲに関しては手術を行った後に化学療法(抗癌剤治療)を行ったほうが再発率が低いことが明らかになっております。手術してから2〜3週間後に手術で摘出した組織の病理診断がはっきりします。その頃に化学療法の計画に関して患者さん、ご家族とよく相談するようにしております。
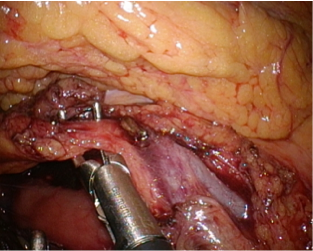
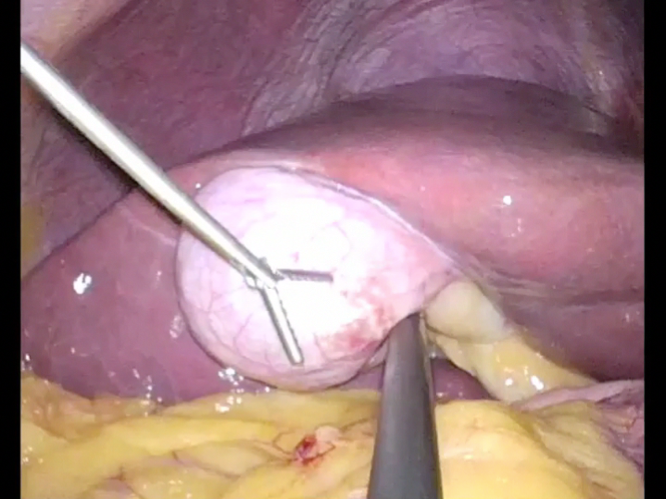
胆嚢
(胆嚢結石症、胆嚢腺筋腫症、胆嚢ポリープ、胆嚢癌、急性胆嚢炎)
胆嚢は腹部の右上、みぞおち近くにある臓器です。肝臓で作られた消化液である胆汁を一時的に蓄える働きがあります。
胆嚢結石症(胆石症)
胆嚢の中に石ができる病気です。無症状のことが多いのですが石かあることで痛みが出ることがあります。特徴的なのは食後の腹痛ですが、場合によっては腰の痛み、右肩の痛みと感じることがあります。石が胆嚢の出口に詰まると胆嚢内に膿が貯まる急性胆嚢炎となることがあります。また、長年に石があると胆嚢の壁が分厚くなるなどの慢性胆嚢炎となることもあります。治療法には食事療法、薬物療法、手術があります。
急性胆嚢炎
胆嚢の中に膿が貯まることで痛みと発熱が生じます。石が原因のことがほとんどですが、まれに石のないタイプもあります。放置すると胆嚢内の菌が全身に回ることや、胆嚢が破れて腹膜炎となることもあり、早期の治療が必要となります。治療法には抗菌剤の使用による保存的治療と手術による摘出術等があります。
胆嚢腺筋症
慢性胆嚢炎によって生じる病気です。胆嚢の壁の一部もしくは全体が分厚くなります。胆嚢癌との見分けがつきにくいケースがあります。
胆嚢ポリープ
胆嚢の袋の内側からできる腫瘍です。小さいものは治療の対象となりませんが、10mmを超えると次に記載する胆嚢癌の可能性があるために切除することが必要です。
胆嚢癌
胆嚢の袋の内側からできる癌です。早期のうちに手術を行えば完治する確率が高い疾患です。
手術
当院では手術の対象となる胆嚢の疾患に対して基本的には単孔式腹腔鏡下胆嚢摘出術を行っております。通常の腹腔鏡下胆嚢摘出術は4箇所の小さな穴を腹部に開けて胆嚢を摘出しますが、単孔式腹腔鏡下手術の場合は臍の1箇所のみが傷痕の分かる傷になります。もう一箇所は2mmほどの刺し傷が必要ですがこちらは数日すると傷痕は分からなくなります。
肝臓癌
原発性肝癌
原発性肝癌は、他の臓器の癌が肝臓に転移するのでなく、肝臓で癌が発生する場合を意味します。 原発性肝癌は、主に3種類あり、肝臓の細胞から発生する「肝細胞癌」が90%程を占めます。他に、肝臓内の胆管から発生する「胆管細胞癌」が5%程を締め、肝芽腫というものもあります。
肝細胞癌の原因は、C型肝炎が最も多く、以下B型肝炎、アルコール性肝炎、NASHと呼ばれる脂肪肝から由来するもの等があります。
肝細胞癌を患う場合、肝炎ウィルスやアルコールによって、慢性肝炎や肝硬変を既に患っている場合が多く、肝臓の機能が低下している場合が少なくありません。肝細胞癌の治療は、その患者さんの肝機能を考慮した上で行わなければいけません。
実際の治療はどのようなものがあるか。主なものに、①手術、②TACEと呼ばれるカテーテル治療、③RFAと呼ばれる、針から電磁波で腫瘍を焼灼する治療、④抗癌剤による治療があります。また、一部の施設では、肝移植も行われます。
-
手術
手術は、肝細胞癌の個数・大きさ・位置を考慮した上で、肝臓の機能も十分伴う場合は、手術で切除を目指します。肝臓の機能によって、肝臓を約2等分する右葉・左葉を切除する葉切除、肝臓を約4等分する区域切除、肝臓を約8等分する亜区域切除、腫瘍周囲のみを切除する部分切除と、切除する範囲が変化します。当院では、肝細胞癌の手術は基本的には開腹手術で行いますが、部分切除・亜区域切除・一部の区域切除では腹腔鏡手術も行っています。
-
TACE
TACEは、局所麻酔で足の付け根の動脈からカテーテルを挿入し、腫瘍を栄養している血管までカテーテルを進め、その血管を薬剤で閉塞させてしまうと同時に、直接抗癌剤と投与する治療です。
-
RFA
RFAは、体の外から超音波を頼りに腫瘍に針を刺し、針から電磁波を放ち腫瘍を焼くという治療です。通常は、局所麻酔で行われますが、当院では麻酔科の協力を得て、全身麻酔で行っているので、痛みを感じることなく治療が行えます。腫瘍の近くに腸などの臓器が存在し、針がさしにくい、他の臓器もダメージを被るかもしれないという場合は、全身麻酔下に腹腔鏡でお腹の中の状況を直視で確認しながら、針を刺して行う場合があります。
-
抗癌剤治療
他の臓器の抗癌剤治療と同じく、肝細胞癌の抗癌剤治療においても、近年は「分子標的薬」という、新たな抗癌剤が登場しており、その治療成績は向上しています。
これらの治療は、その患者さんの肝機能、病変の位置や状態を考慮して、いくつかを組み合わせて行うことがあります。また、慢性肝炎や肝硬変を患っている患者さんでは、同時に食道静脈瘤などの疾患を患っていることもあり、その場合は、当院の消化器内科にて、あわせて治療を行っています。
転移性肝癌
転移性肝癌は、他の臓器の癌が肝臓に転移して生じます。治療は、手術で切除をする場合と、元々の癌に有効な抗癌剤治療を行う治療があります。
腹膜炎疾患
腹膜炎とは、消化管穿孔(胃十二指腸潰瘍穿孔、小腸穿孔、虫垂穿孔、大腸穿孔)等により、消化管の細菌が腹腔内に広がり腹膜全体に感染を来す疾患のことをいいます。
症状は腹痛、発熱、嘔吐等を来します。
緊急手術を要する疾患が多く、腹腔鏡手術だけでなく開腹手術を行い、患者さんの病態に応じた術式を選択して、患者さんの安全安心を第一に手術に取り組んでいます。
腹膜炎を来す疾患
- 胃・十二指腸潰瘍穿孔
- 小腸穿孔
- 虫垂穿孔
- 大腸穿孔
- 壊疽性胆嚢炎 等
胃・十二指腸潰瘍穿孔について
胃あるいは十二指腸にできた潰瘍が穿孔を来して、腹腔内に消化液や細菌が広がって腹膜炎を来す疾患です。 治療法には、保存的治療と手術による治療法があります。 保存的治療は、胃管という管を鼻から挿入して、胃の内容物(胃液や食物残渣)を吸引して、安静を保つ治療法です。抗菌薬での治療も併用します。 手術による治療法は、当院では腹腔鏡下手術を主に採用しています。 (手術リスクに応じて腹腔鏡下手術か開腹手術を選択しています。) 手術の大まかな内容は、胃・十二指腸潰瘍穿孔部を閉鎖し、腹腔内を洗浄して、ドレーンという管を留置する手術を行います。
大腸穿孔について
大腸が何らかの原因で穿孔し、便や細菌が腹腔内に広がる腹膜炎や細菌が血液中にも広がる敗血症を来す疾患です。胃・十二指腸潰瘍穿孔よりも重篤な経過になることが多い疾患です。
当院では、救命を第一に考え、症状に応じた術式を選択しています。
開腹手術を主に採用していますが、炎症や感染等の症状が限局している場合に限って、腹腔鏡下手術も採用しています。
手術方法は、①ドレナージのみを行う手術や、②穿孔した大腸を切除して人工肛門を造設する手術、③穿孔した大腸を切除して腸管吻合を行う手術、といった症状と病態に応じた術式を選択しています。
手術後には感染等の症状の程度によって、集中治療室(ICU)での集中治療(人工呼吸器管理や一時的な透析治療等)が必要になる場合があります。
小腸疾患
小腸とは、消化、吸収を担う5~6mからなる管腔臓器です。
当院の消化器内視鏡センターでは、小腸内視鏡や小腸カプセル内視鏡検査を早期に導入して、小腸病変の検索を積極的に行っており、近隣施設からも患者さんを御紹介して頂いております。
小腸にも憩室や出血、腫瘍といった疾患が発症する可能性があり、手術が必要な疾患に対しては、当科にて腹腔鏡下手術を基本とした手術を行い、患者さんの傷の痛み等の負担を軽減して、早期退院ができるような術式を導入しています。
また、腸閉塞、腸捻転等の緊急手術を要する疾患に対しては、腹腔鏡手術だけでなく開腹手術を行い、患者さんの病態に応じた術式を選択して、患者さんの安全安心を第一に手術に取り組んでいます。

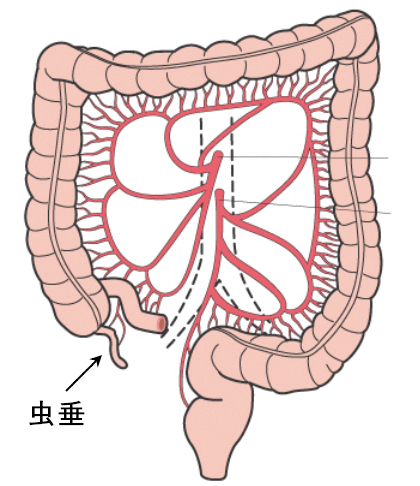
急性虫垂炎
虫垂は右下腹部にある臓器であり、糞石等により炎症を伴うと虫垂炎を発症します。
症状は発熱、右下腹部痛等がありますが、大腸憩室炎・腸間膜リンパ節炎・急性腸炎なども同じ症状を呈するため、診断が難しい場合もあります。
また、虫垂炎は炎症の程度によって、 カタル性(炎症が粘膜に留まるもの)
蜂窩織炎性(炎症が壁の全層に広がるもの)
壊疽性(虫垂の壁が壊死に至るもの)
の3段階の程度に分類されます。
壊疽性虫垂炎は悪化すると、虫垂が穿孔して腹膜炎に至る可能性もあります。
虫垂炎の治療は、抗菌剤による治療と手術があります。
抗菌剤による治療を開始しても症状が改善しない場合は、後日手術を行う場合もあります。
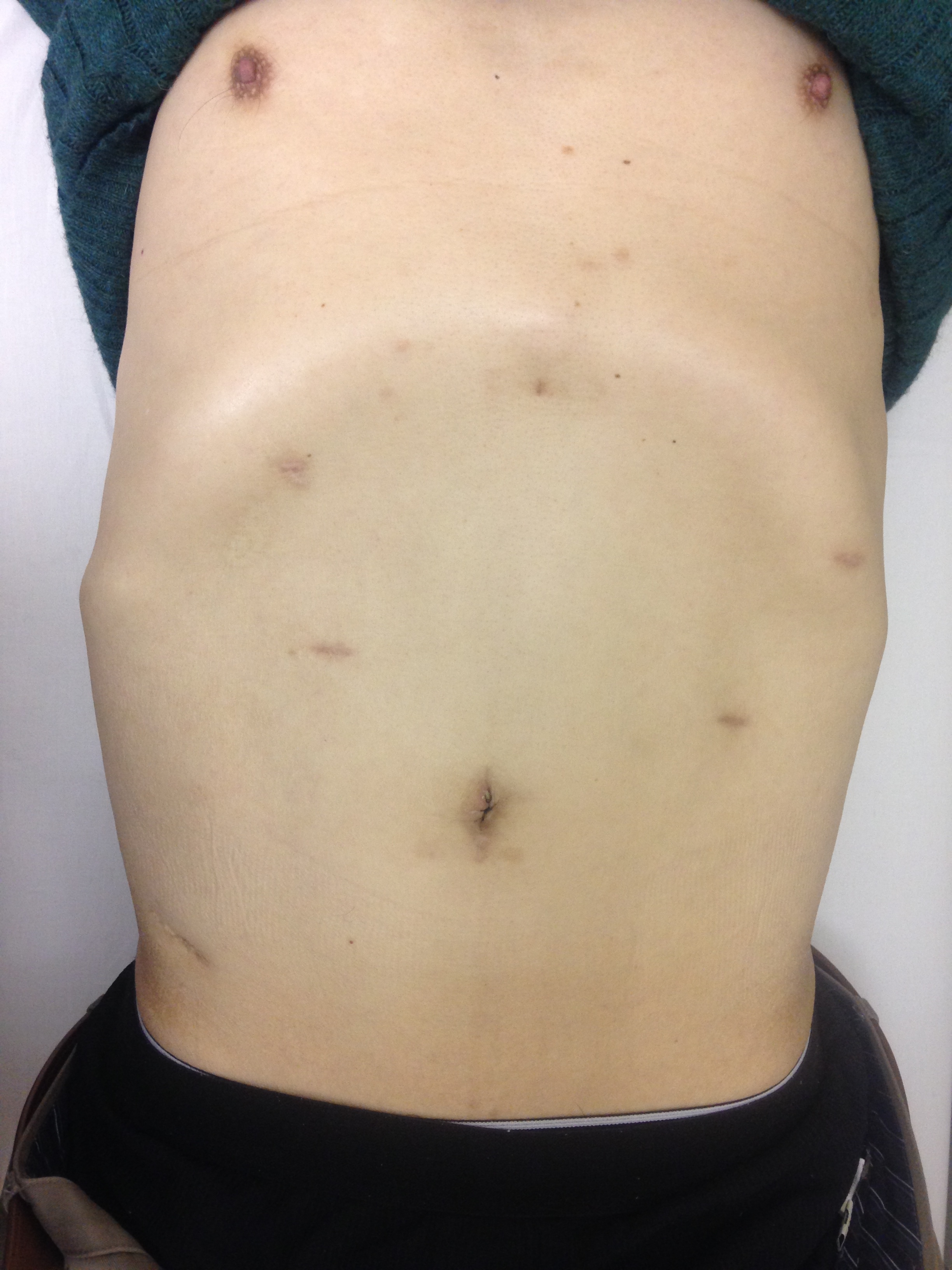
当院の手術は臍に小さな切開をおき、腹腔鏡にて行う手術を基本術式としています。
手術は、炎症のある虫垂を根部から切除する手術(単孔式腹腔鏡下手術)を行います。
虫垂の炎症が、周囲の腸管まで波及している場合は、虫垂だけでなく、周囲の腸管を合併切除する、盲腸部分切除術や回盲部切除術を施行する場合もあります。
虫垂炎が穿孔して腹膜炎の所見がある場合には、腹腔内の洗浄を行い、ドレーンという管を留置することもあります。
また、周囲に膿瘍を形成した虫垂炎の場合には、先に抗菌剤による治療や膿瘍のドレナージを行い、炎症を鎮静化させてから手術を行う方法もあります(delayed appendectomy)。
その理由として、そのまま手術を行うと、回盲部切除といった拡大手術が必要になる可能性や遺残膿瘍といった術後合併症の発生する可能性が高くなるからです。先に保存的治療を先行することで、安全な手術が可能となります。
単孔式腹腔鏡下手術について
急性虫垂炎に対する当院の腹腔鏡下手術は臍部を小さく切開し、そこから腹腔鏡及び鉗子を挿入して手術を行う単孔式手術を導入しています。
腹腔鏡下手術の利点は、小さい傷から腹腔内をくまなく観察できることです。虫垂以外の腹腔内の観察も可能であり、併存する疾患の確認もできます。
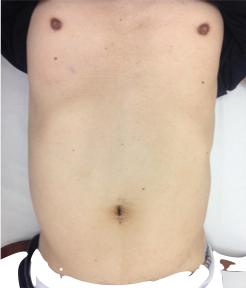
また比較的若い患者さんが多い疾患ですので整容面にもこだわって、臍部のみの切開で済む単孔式手術を行っています。
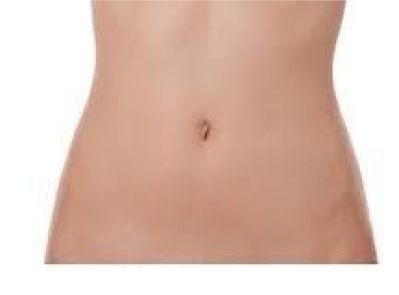
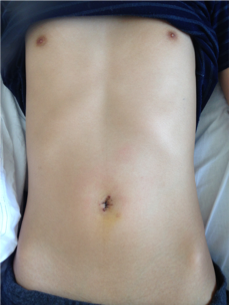
実際の患者さんの術後の腹部の写真は下記の通りです。
手術後の手術痕は臍部に隠れてわかりにくくなります。
虫垂炎の手術に関しましては、当院消化器外科外来にて是非お尋ね下さい。

ヘルニア
鼠径ヘルニア
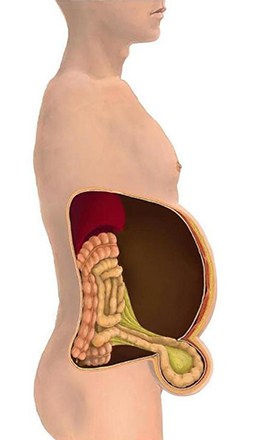
鼠径ヘルニア(脱腸)とは、鼠径部(足の付け根付近)で、腹壁の筋肉に「隙間」が生じたところに、腸などの内蔵がはまり込んで、その部位が腫れてしまうことで生じる病態です。小児の鼠径ヘルニアは、生まれつきにこの「隙間」が生じているために起こります。成人の鼠径ヘルニアは、鼠径部の腹壁の筋肉が徐々に弱くなって「隙間」が生じて起こります。鼠径部に、今までに経験がない腫れを認めたときは、「鼠径ヘルニア」を疑って、病院を受診することをお薦めします。
また、同様のメカニズムで、大腿ヘルニア・閉鎖孔ヘルニアという病態もあります。鼠径ヘルニアと同じく、当院では診療・治療(手術)を行っております。
鼠径ヘルニアという病気になると、どんな問題が生じるのか?
「鼠径ヘルニア」は、最初は、ただ鼠径部に腫れを認めるだけということがほとんどです。そのため、気付いてしばらくは御自身で様子を見ているという方も多いです。しかし、放置していると、「隙間」は、緩やかではありますが徐々に大きくなり、腫れも大きくなることが多いです。また、長時間立っていたり、強い腹圧をかけると、鼠径部に違和感や痛みを伴うことがあります。これは、立位や腹圧によって、腸などの内臓が「隙間」にはまり込みやすくなること、はまり込んだ内臓が周囲の腹壁の筋肉に締め付けられることで生じる症状です。この、「締め付け」が酷くなった状態を「嵌頓」といい、放置するとはまりこんだ内臓が壊死に至る危険があります。こうしたことから、鼠径ヘルニアを発症した場合は、放置するのでなく、治療を受けることをお薦めします。
鼠径ヘルニアの治療はどのように行うのか?
残念なことに、鼠径ヘルニアヘルニアの治療法は手術以外にありません。手術は主に、メッシュと呼ばれる網目のシートを用いて、腹壁の筋肉の「隙間」を閉じるという方法で行われます。メッシュを、体の外側から挿入して行う手術を、「前方アプローチ」と呼びます。メッシュをお腹の中から挿入する方法を、「腹腔鏡アプローチ」と呼びます。「前方アプローチ」は、体の外側から7cmほどの傷を置き、筋肉の隙間を見つけ出し、そこにメッシュを留置するという方法で行われます。「腹腔鏡アプローチ」は、お腹に5mmの穴を3箇所開け、お腹の中から筋肉の隙間にメッシュを留置するという方法です。
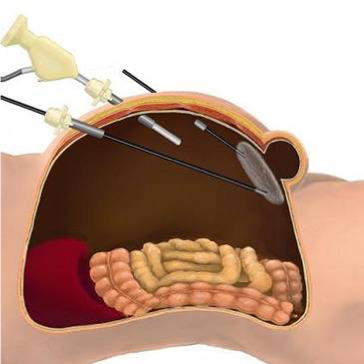
当院では、「腹腔鏡アプローチ」を術式の第一選択としています。下腹部の手術既往があるなどの理由で、「腹腔鏡アプローチ」が困難な場合は、「前方アプローチ」で手術をします。当院では、2011年から「腹腔鏡鼠径ヘルニア手術」を導入し、現在までに150例ほどの手術実績を重ねています。
「腹腔鏡アプローチ」を第一選択にする理由は何か?
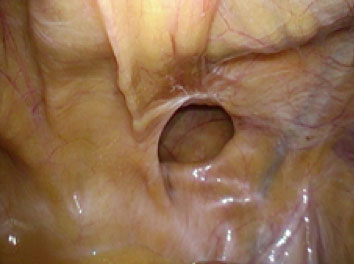
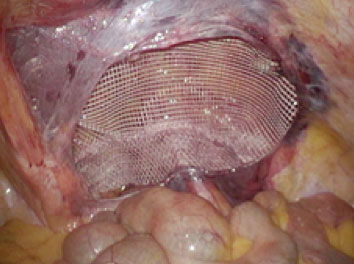
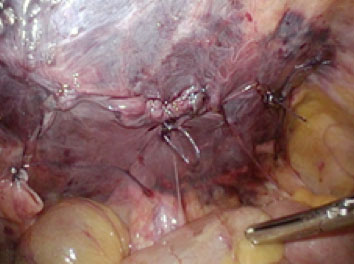
その一つは低侵襲であることです。3つの5mmの傷で手術を行うため、傷跡が目立ちませんし、術後の傷の痛みが軽度になります。そのため、術後の早期社会復帰が可能になります。また従来の手術に比べ、術後の長期の疼痛(慢性疼痛)の原因となる神経損傷が少ないのも、この手術の特徴です。もう一つのメリットは確実性です。腹壁の筋肉の「隙間」は体の外からは見えません。しかしお腹の中からですと一目瞭然です。腹腔鏡ヘルニア手術では、鼠径ヘルニアの原因となっている「隙間」の位置を確実に把握し、修復します。また鼠径部には、筋肉の「隙間」が生じやすい場所が3箇所あります。腹腔鏡ヘルニア手術では、実際に「隙間」が生じた部位だけでなく、他の箇所も部位を把握し、同時にメッシュで覆うことが可能です。何年後かに、別の部位が原因で再度鼠径ヘルニアを発症することを防ぐ上でも、理にかなった手術法と言えます。またお腹の中から観察することで、反対側の鼠径部に「隙間」が生じてきていないか観察することが可能です。その場合は、反対側を同時に手術することが可能です。しかも手術の傷は、3つの5mmの穴のままで可能です。手術は、片側だけの場合は、1時間ほどで終わります。
腹腔鏡ヘルニア手術の術後はどのような経過になるのか?
手術当日は、ベッド場安静となります。術後4時間から水分摂取が可能になります。術後1日目の朝から食事が開始となり、安静度も自由になり、シャワーも可能になります。術後2日目から退院が可能になります。退院後は、次回の外来受診まで(術後7日から10日)まではシャワーまでとし、外来受診時に問題なければ、入浴可能となります。
NCD事業への参加について
当院は、一般社団法人National Clinical Database(NCD)が実施するデータベース事業に参加しています。
この事業は、日本全国の手術・治療情報を登録し、集計・分析することで医療の質の向上に役立て、患者さんに最善の医療を提供することを目指すプロジェクトです。
このため、当院での手術症例をNCDに登録いたしますが、これらの登録情報は匿名化され、患者さん個人を識別できる情報は含まれません。
登録については、患者さんの自由な意思によりますので、拒否することも可能です。
登録を希望されない場合や、御不明な点がございましたら、主治医に御相談ください。
なお、NCDの詳細につきましては、NCDホームページを御参照ください。


![京都九条病院 広報誌[Sanka:讃歌]](/catalog/sanka_vol67.jpg)
診療をするにあたり大切にしていること
専門用語をひかえた、できるだけわかりやすい説明を目指しています。その上で、十分理解、納得をしていただいてから治療を受けていただきたいと考えております。
患者さん、ご家族に向けて
患者さん側から指摘されて、初めて気付かされる事も多々あります。疑問や不安は気兼ねなくお申し付けください。